呼吸機能検査でわかるスパイログラムとは?
呼吸機能検査(スパイロメトリー)は、スパイロメーターという装置を使って行う検査です。
その結果、以下のグラフであらわしたものを「肺気量分画(スパイログラム)」といいます。
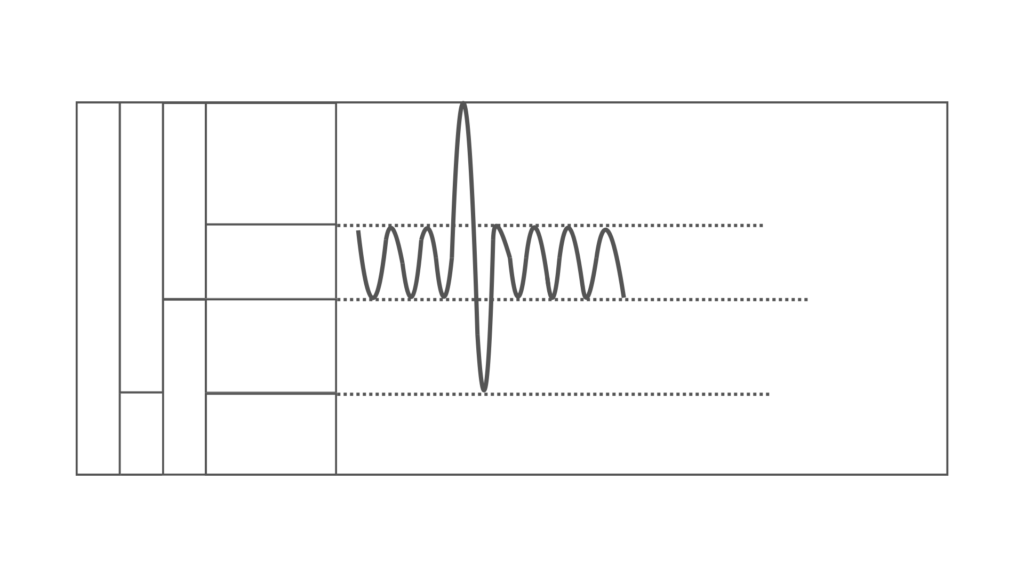
このグラフを使うことで、吸器に関する病気の性質や病状を調べることができます。場合によっては、診断を付けることも可能です。
この表が意味していることが分かれば、看護師になってからもケアに生かせるので看護学生のうちにしっかりと理解しておきましょう。
スパイログラムで何がわかるの?
スパイログラムから読み取れる項目は、次の通りです。
- 一回換気量
- 予備吸気量・予備呼気量
- 肺活量
- 最大吸気量
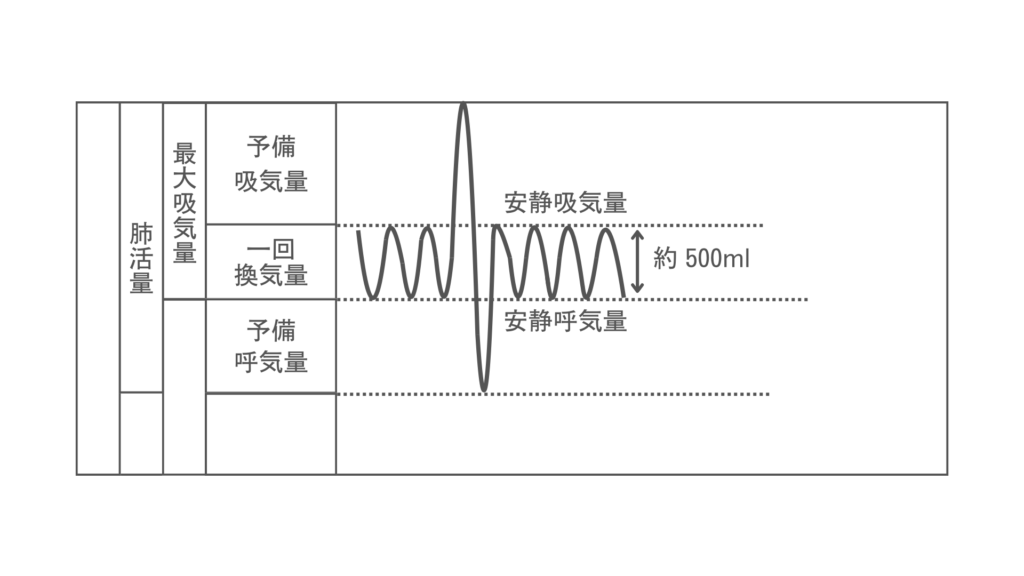
一回換気量とは?
一回換気量とは、一回の呼吸で肺に出入りする空気の量を示しています。
成人の1回換気量は約500mLと言われています。
しかし、吸い込まれた空気の一部は鼻腔や気管・気管支に留まり、すべてがガス交換に使用されるわけではありません。
ガス交換に使われない部分を「解剖学的死腔」と呼びます。この量は約150mlです。
そのため、ガス交換に使われる空気は次の計算式を使って、求めることができます。
肺胞換気量=一回換気量-死腔
なので、500ml-150ml=350mlが、ガス交換に使われる空気の量です。
予備吸気量・予備呼気量とは?
予備吸気量
予備吸気量とは、運動時や呼吸苦など大量の換気が必要な時に、通常の呼吸(1回換気量)のあとに吸い込める空気の量です。
成人で約2~3 L程度の予備吸気量があると言われています。
予備呼気量
予備呼気量は運動時など大量の換気が必要な時のための予備ではける量です。
成人で約1 L程度の予備呼気量があると言われています。
どちらも個人差があり、病態によっても異なります。例えば、気管支喘息などで気道が狭窄していると、息が完全に吐き出せずに肺内に空気が残り、予備呼気量が増加します。
肺活量
肺活量とは、最大限に息を吸い込み、その後最大限に息を吐き出したときの空気の量を指します。
肺活量は以下の計算式で求められます。
肺活量 = 予備吸気量 + 1回換気量 + 予備呼気量
肺活量は、胸郭の大きさや胸郭の進展性によって決まるため、個人差があります。
一般的に、女性の肺活量は2~3リットル、男性の肺活量は3~4リットルです。運動、特に水泳を続けることで肺活量が増えることがあります。
しかし、肺線維症のような病気では肺の進展性が低下したり、重症筋無力症など呼吸筋の筋力が低下したりする場合、肺活量は減少します。
最大吸気量
最大吸気量とは、安静時に息を吐いた状態からできるだけ息を吸った時の空気の量です。
この量は、呼吸系の機能や肺活動の柔軟性を示す指標として使用されます。
肺が取り込める空気の予備能力を知っておくことで、普段よりも空気の量が必要なときどのくらい耐えうることができるのか推測できます。
スパイログラムでわからないのは「残気量」
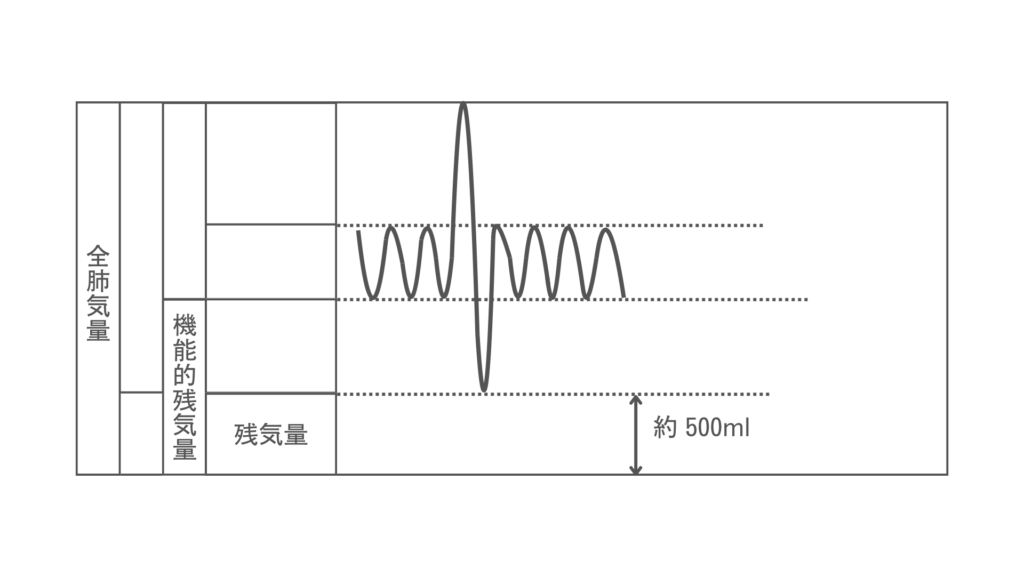
検査で最大限に息を吐いても肺内には空気が残っています。これを残気量と呼び、標準的な成人では約500mlと言われています。
ただし、残気量はスパイロメータでは測定できません。
測定するには、100%酸素を数分間吸入し、この間に呼出されるガス中の窒素濃度を測定します。
そのため、残気量を計算式に含んでいる「全肺気量」と「機能的残気量」も計算ができません。
全肺気量=肺活量+残気量
機能的残気量=予備呼気量+残気量
ここが看護師国家試験でよく問われるので、しっかりと用語の理解と計算式を理解しておきましょう。
呼吸機能検査で分かるのはスパイログラムだけじゃない
そして、ここでもう一つ覚えておきたいグラフがあります。
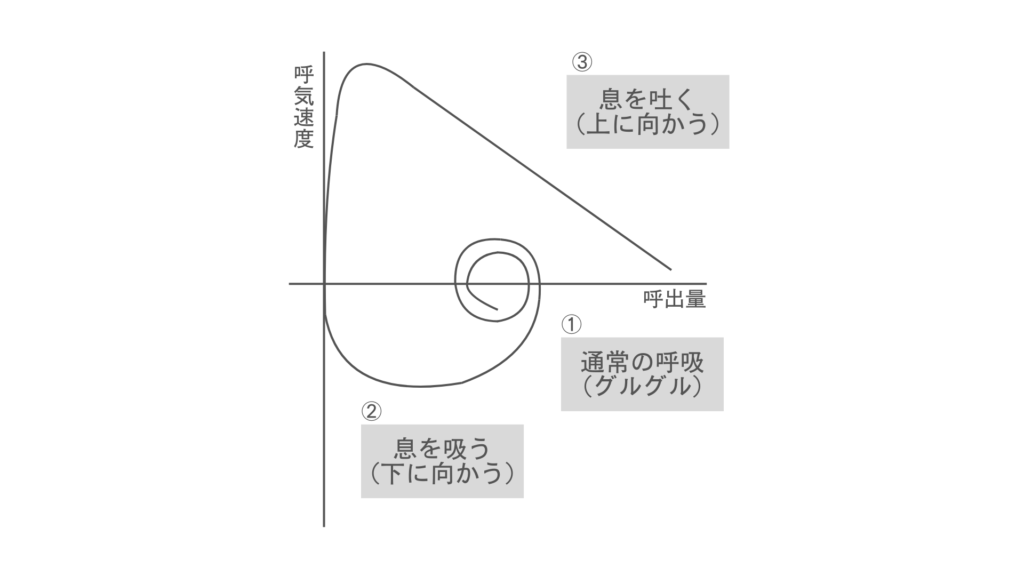
こちらは、フローボリューム曲線です。勢いよく息を吐くスピードと容量の変化を記録した曲線で、末梢気道の状態を評価するのに使います。
このグラフからは次の2つが確認できます。
- 1秒量(FEV1)
- 1秒率(FEV1.0%)
1秒量とは、最初の1秒間に吐き出した空気の量です。
性別や年齢、身長から求めた標準値と比較して、計算したものを1秒率(FEV1.0%)と言います。
この値が低下していると気管支が狭窄して空気がスムーズに出ていけないことを表しています。
スパイログラムでわかる呼吸器疾患の種類と特徴
スパイログラムは、閉塞性換気障害と拘束性換気障害を識別するのに役立ちます。
以下の図をご覧ください。
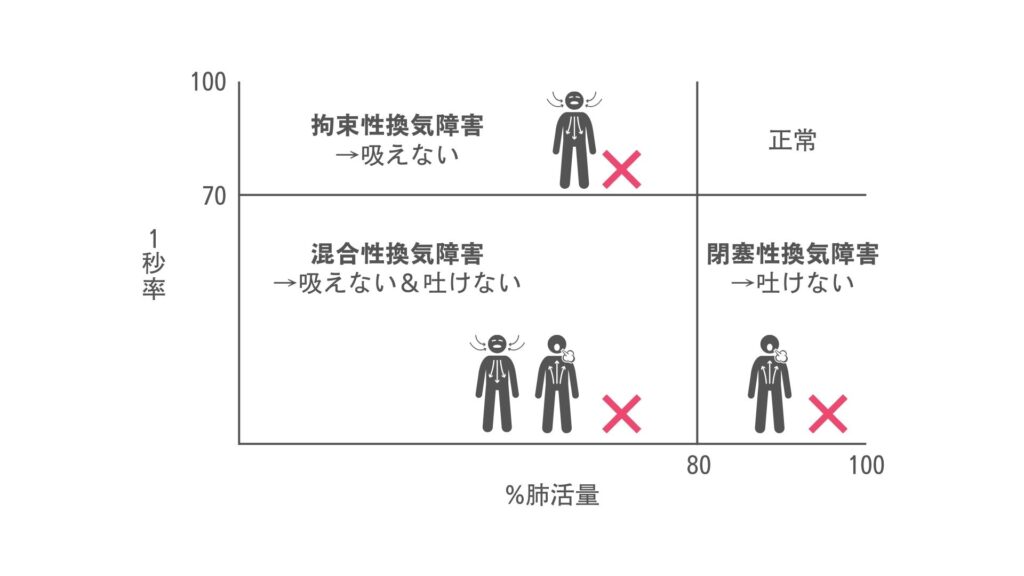
閉塞性換気障害とは?
閉塞性換気障害とは、気道が狭くなり、空気の流れが制限される状態です。主な原因としては、慢性閉塞性肺疾患(COPD)や喘息が挙げられます。
フローボリューム曲線で、1秒率が70%未満を閉塞性換気障害としています。
息が吐けない状態なので、二酸化炭素がたまって苦しいと感じます。SpO2の低下がみられないこともあり、SpO2だけで呼吸苦を大丈夫と判断しないようにしましょう。
拘束性換気障害とは?
拘束性換気障害とは、肺の容量が減少し、肺全体が正常に膨らまない状態です。原因としては、肺線維症や重症筋無力症などが挙げられます。
スパイログラムで、%肺活量が80%未満を拘束性換気障害としています。
息が吸えない状態なので、酸素の取り込みが悪くなり呼吸を感じます。SpO2の低下がみられるため、観察をしましょう。
また、換気量が低下しているので、酸素療法のデバイスが適切であるかも呼吸状態から評価していく必要があります。
混合性換気障害とは?
混合性換気障害とは、閉塞性換気障害と拘束性換気障害の療法の特徴を持つ状態です。この障害は、気道の狭窄と肺容量の減少が同時に見られます。
主な原因としては、塵肺や結核後遺症、気管支拡張症などです。
息が吸えず、吐くことも難しいので両方にアプローチする治療が行われます。患者の呼吸状態のアセスメントがしっかりできるようにしておきましょう。
スパイログラムに関する看護師国家試験の過去問を解いてみよう!
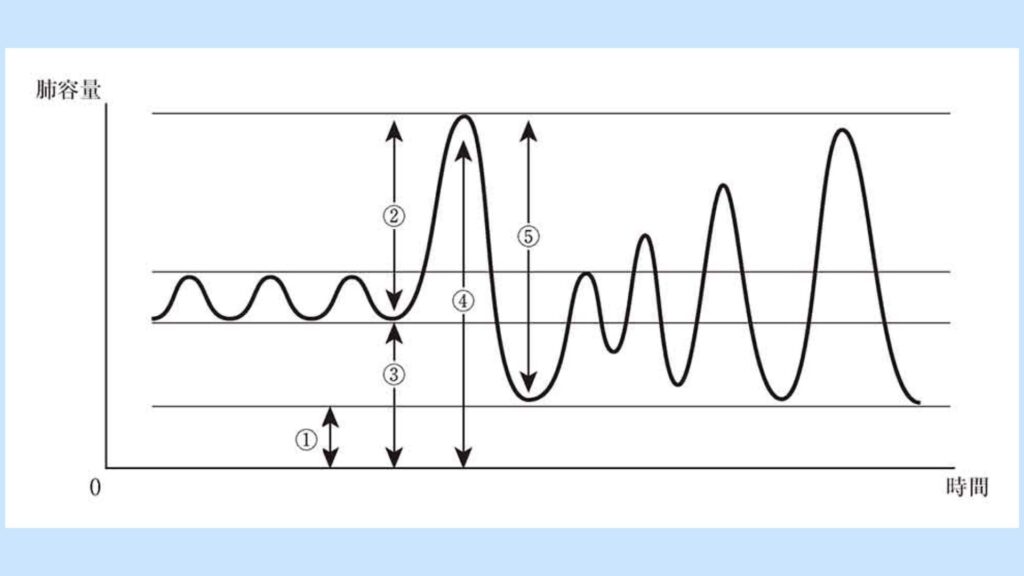
「安静時呼吸」、「深呼吸」、「徐々に深くなっていく呼吸」に伴う肺容量の変化を図に示す。肺活量を示すのはどれか。
1. ①
2. ②
3. ③
4. ④
5. ⑤
1. ①
①は最大限に息を吐いても肺胞内に残っている空気の量で、残気量と言います。
2. ②
②は普通の呼吸状態から思いっきり空気を吸った状態で、最大吸気量と言います。
3. ③
正常に息を吐いた後、さらに努力して息を吐くことができる空気の量を予備呼気量と言います。③は、残気量と予備呼気量を足した量で、機能的残気量と言います。
4. ④
④すべての空気の量なので、全肺気量と言います。
5. ⑤
肺活量は、深呼吸で思いっきり吸って、思いっきり吐いたときの空気の量です。
スパイロメトリーで測定できるのはどれか。
1. 肺活量
2. 残気量
3. 全肺気量
4. 動脈血酸素飽和度〈PaO2〉
1. 肺活量
肺活量は、スパイロメーターで測定可能です。
2. 残気量
残気量は、肺活量計では測定できません。他の方法で測定しなければいけません。
3. 全肺気量
全肺気量は、肺活量と残気量を合計した値なので、測定できません。
4. 動脈血酸素飽和度〈PaO2〉
PaO2(動脈血酸素分圧)は、動脈血ガス分析により測定するので、スパイロメーターでは測定できません。
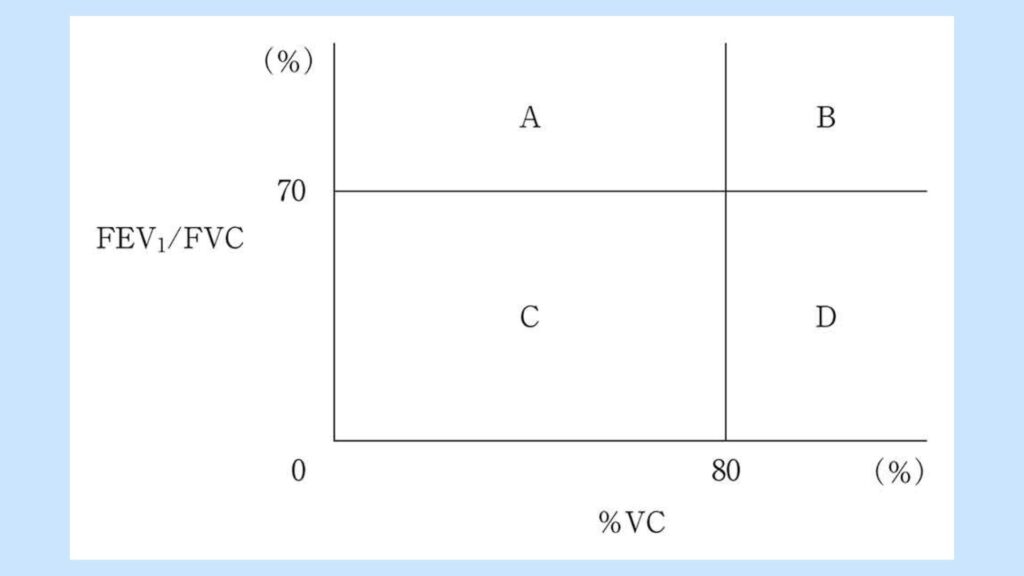
スパイロメトリーの結果による換気機能診断図を示す。閉塞性換気障害と診断される分類はどれか。
1. A
2. B
3. C
4. D
1. A
Aは%肺活量が80%未満であり1秒率が70%以上であるため拘束性換気障害です。
2. B
Bは%肺活量が80%以上であり1秒率が70%以上であるため正常です。
3. C
Cは%肺活量が80%未満であり1秒率が70%未満であるため混合性換気障害です。
4. D
Dは%肺活量が80%以上であり1秒率が70%未満であるため閉塞性換気障害です。
拘束性換気障害を起こす疾患はどれか。
1. 喘 息
2. 肺気腫
3. 肺線維症
4. 慢性気管支炎
1. 喘 息
喘息は気道が閉塞してスムーズに息を吐くことができなくなる閉塞性換気障害である。
2. 肺気腫
肺気腫は慢性閉塞性肺疾患なので、拘束性換気障害ではない。
3. 肺線維症
肺線維症は間質に線維化が起こり肺が固くなる病気。肺が十分に膨らまなくなるので、息が吸いづらくなる拘束性換気障害が正解。
4. 慢性気管支炎
慢性気管支炎の原因には慢性閉塞性肺疾患が考えられる。拘束性換気障害ではない。
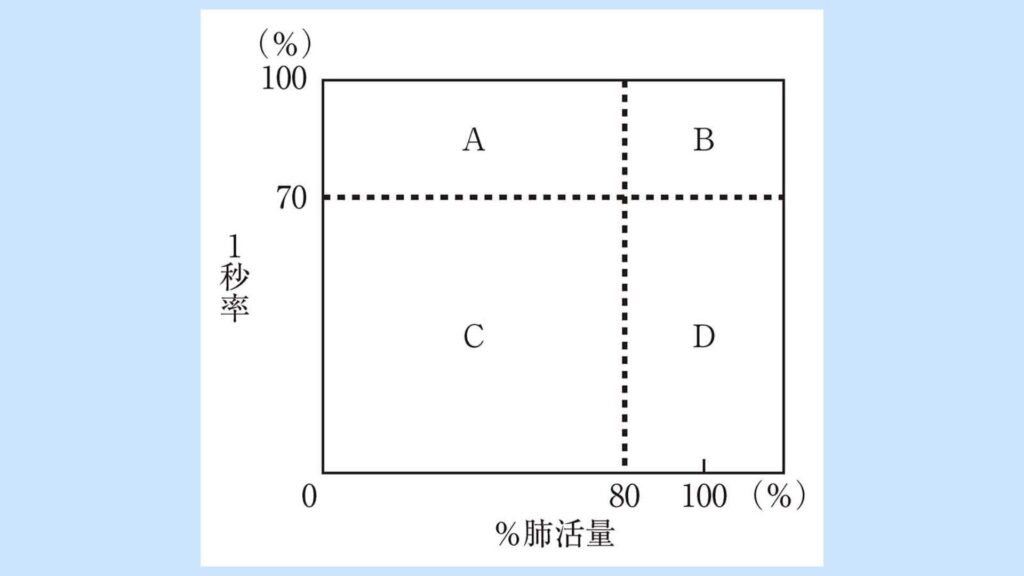
Aさん(62歳、男性)は呼吸困難と咳嗽が増強したため外来を受診した。胸部エックス線写真と胸部CTによって特発性肺線維症による間質性肺炎と診断され、呼吸機能検査を受けた。換気障害の分類を図に示す。Aさんの換気障害の分類で当てはまるのはどれか。
1. A
2. B
3. C
4. D
1. A
間質性肺炎は、息が吸えない状態になる拘束性換気障害であるため、%肺活量80%未満のAが正解。
2. B
Bは正常の領域である。
3. C
Cは%肺活量が80%未満であり1秒率が70%未満であるため混合性換気障害です。
4. D
Dは%肺活量が80%以上であり1秒率が70%未満であるため閉塞性換気障害です。COPDや気管支喘息が該当します。
スパイログラム徹底解説のまとめ
スパイログラムは、呼吸機能検査に使われるスパイロメーターという装置から測定できるグラフです。
スパイロメーターはスパイログラムだけでなく、フローボリューム曲線も計測することができます。
この2つのグラフを使って患者さんの肺を観察し、「拘束性障害」「閉塞性障害」「混合性障害」に分類します。
これら分類は看護するうえでも重要な考え方なので、しっかりと学生のうちに覚えておきましょう。
ここまで読んでいただきありがとうございました。

コメント